Autor: mgr inż. Marcin Michalski
Zakażenia związane z opieką zdrowotną (HAI – Healthcare-Associated Infections) stanowią istotny problem medyczny, epidemiologiczny i ekonomiczny na całym świecie. Każde zakażenie szpitalne może oznaczać dla pacjenta wydłużony pobyt w placówce, konieczność dodatkowej terapii z użyciem antybiotyków, zwiększone ryzyko powikłań, a w skrajnych przypadkach zagrożenie życia.
Szacuje się, że w krajach Unii Europejskiej zakażenia związane z opieką zdrowotną należą do najpoważniejszych chorób zakaźnych pod względem łącznego obciążenia zdrowotnego populacji, mierzonego w latach życia skorygowanych niesprawnością (DALY (Disability-Adjusted Life Years) – to miara używana w epidemiologii i zdrowiu publicznym, która pokazuje całkowity ciężar choroby, mówiąc prosto: DALY mówi, ile „zdrowych lat życia” zostało utraconych z powodu danej choroby) [1]. Szczególnie istotne są zakażenia takie jak zapalenia płuc, zakażenia miejsca operowanego, zakażenia krwi oraz zakażenia wywołane przez bakterie np. Clostridioides difficile będącą jedną z najczęstszych przyczyn biegunek, które generują znaczne koszty i wydłużają hospitalizację [2].
Najczęstsze drogi przenoszenia patogenów w placówkach ochrony zdrowia to:
- kontakt bezpośredni i pośredni, głównie przez ręce oraz skażone fomity (Fomity – przedmioty lub powierzchnie, na których mogą znajdować się drobnoustroje (bakterie, wirusy, grzyby) i które pośrednio uczestniczą w przenoszeniu zakażeń między ludźmi np. klamki i poręcze, łóżka pacjentów, barierki, stoliki przyłóżkowe, aparatura medyczna (ciśnieniomierze, stetoskopy), telefony komórkowe, piloty, długopisy, odzież i tekstylia (kurtki, fartuchy, rękawy), torby i plecaki, i inne),
- droga kropelkowa i aerozolowa, istotna w zakażeniach dróg oddechowych,
- naruszenie ciągłości tkanek, np. podczas zabiegów, cewnikowania czy leczenia ran.
Dlatego podstawowe środki ostrożności – takie jak pozostawianie okryć wierzchnich w szatni, higiena rąk, stosowanie maseczek i fartuchów ochronnych zgodnie z zaleceniami – mają realny wpływ na bezpieczeństwo pacjentów, odwiedzających oraz personelu medycznego.
Co mówią badania i zalecenia?
Odzież i tekstylia jako wektor pośredni
Badania wykazały, że odzież personelu medycznego (fartuchy, bluzy, rękawy) bywa skolonizowana przez drobnoustroje, w tym Staphylococcus aureus (gronkowiec złocisty) (także MRSA – Methicillin-Resistant Staphylococcus aureus – gronkowiec złocisty oporny na metycylinę), Enterococcus spp. (enterokoki) oraz bakterie Gram-ujemne [3–5]. Choć sama obecność bakterii na tkaninach nie oznacza automatycznie zakażenia, odzież stanowi potencjalny rezerwuar i nośnik drobnoustrojów.
Systematyczny przegląd literatury pokazuje, że wiele patogenów szpitalnych może przetrwać na suchych, nieożywionych powierzchniach od dni do tygodni, a niektóre nawet dłużej [6]. Z tego powodu także prywatna odzież odwiedzających (kurtki, szale, torby, czapki, i inne) może pośrednio uczestniczyć w łańcuchu transmisji.
Ochraniacze na buty – kiedy mają sens?
Przeglądy systematyczne oraz badania obserwacyjne nie wykazały, aby rutynowe stosowanie ochraniaczy na obuwie na oddziałach ogólnych lub w OIOM-ach zmniejszało częstość zakażeń szpitalnych [7,8]. Ich użycie ma uzasadnienie głównie w sytuacjach, w których istnieje ryzyko zabrudzenia obuwia materiałem biologicznym (np. podczas zabiegów operacyjnych). W pozostałych przypadkach ochraniacze na buty mogą być stosowane wyłącznie ze względów porządkowych i organizacyjnych, aby zapobiec zabrudzeniu podłóg materiałem przyniesionym z zewnątrz (np. błotem, śniegiem czy liśćmi). Należy jednak podkreślić, że takie zastosowanie nie ma związku z ograniczaniem zakażeń szpitalnych.
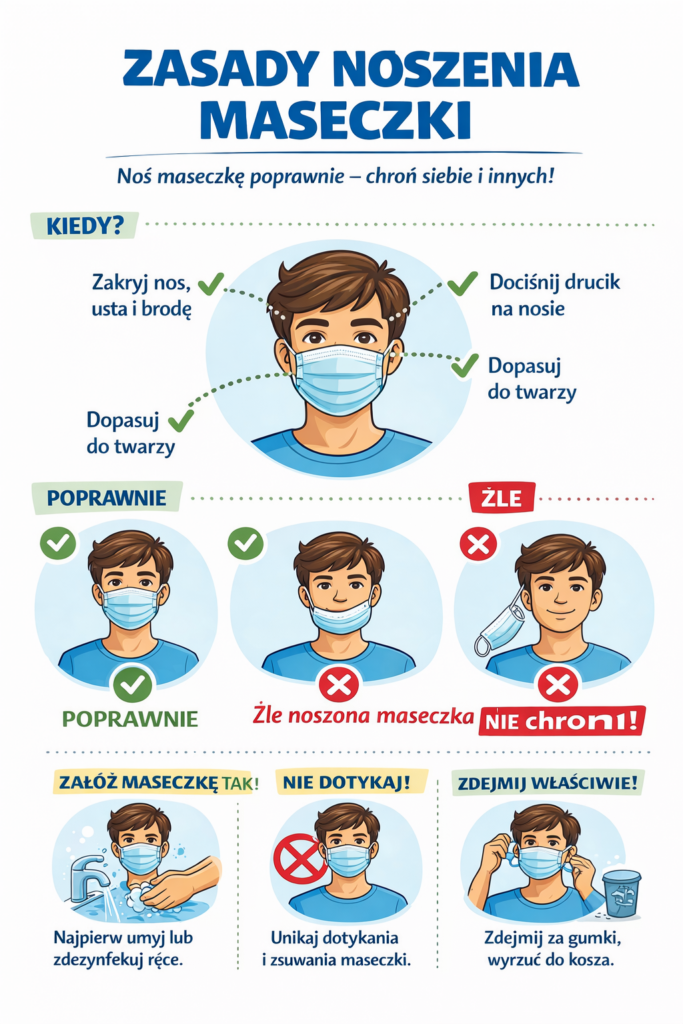
Maseczki i transmisja drogą oddechową
Wirusy oddechowe mogą przenosić się różnymi drogami: przez kontakt, krople oddechowe oraz aerozol. Znaczenie poszczególnych dróg zależy od patogenu, czasu ekspozycji, wentylacji pomieszczenia oraz zachowania ludzi [9]. Maseczki medyczne skutecznie ograniczają emisję cząstek zakaźnych przez osoby z objawami infekcji i pełnią istotną rolę w tzw. source control [10–12]. Nie ma jednak potrzeby ich stałego noszenia przez wszystkich – stosuje się je zgodnie z aktualną sytuacją epidemiologiczną i zaleceniami placówki.
Fartuchy ochronne
Fartuchy jednorazowe chronią skórę i odzież przed kontaktem z krwią oraz innymi płynami ustrojowymi i są stosowane przede wszystkim w izolacjach kontaktowych lub podczas procedur obarczonych ryzykiem skażenia [13].

Zasady stosowania środków ochrony osobistej zależności od typu pomieszczenia w którym będziesz przebywał
1. Wejście, hol, poczekalnia
- Zostaw okrycie wierzchnie w szatni – tkaniny łatwo gromadzą drobnoustroje z otoczenia [3,6].
- Zdezynfekuj ręce przy wejściu i wyjściu – to najskuteczniejsza pojedyncza interwencja zapobiegająca transmisji [14].
- Załóż maseczkę w sezonie infekcyjnym lub gdy masz objawy ze strony dróg oddechowych [10–12].
- Ochraniacze na buty zwykle nie są potrzebne [7].
2. Gabinet lekarski
- Maseczka jest zalecana przy objawach infekcji.
- Fartuch jednorazowy stosuje się tylko przy ryzyku kontaktu z płynami ustrojowymi [13].
- Nie kładź okryć, toreb, torebek, telefonów na kozetkach ani blatach.
3. Sale chorych (oddziały ogólne)
- Okrycia wierzchnie pozostaw w szatni poza salą pacjenta.
- Stosuj się do poleceń personelu w zakresie maseczek i fartuchów.
- Przed wejściem i po wyjściu zawsze wykonaj higienę rąk.
4. OIOM / intensywna terapia
Tutaj pacjenci są szczególnie podatni na zakażenia. Odwiedziny mogą być ograniczone, a maseczki i fartuchy wymagane rutynowo. Ochraniacze na buty stosuje się wyłącznie na wyraźne zalecenie personelu [8].
5. Przykładowe oddziały specjalistyczne
- Onkologia, hematologia: osoby z infekcjami nie powinny odwiedzać pacjentów; maseczka i higiena rąk są kluczowe [12].
- Neonatologia (NICU): przeglądy systematyczne wskazują, że rutynowe fartuchy dla odwiedzających nie zmniejszają zakażeń; najważniejsze są czyste ręce i ubranie [15].
- Ortopedia (endoprotezy): czysta odzież, ograniczenie liczby osób i przestrzeganie zasad aseptyki mają kluczowe znaczenie [16].
6. Pracownie zabiegowe
Fartuchy, rękawiczki i maseczki stosuje się w zależności od ryzyka kontaktu z płynami ustrojowymi. Po zakończeniu procedury środki ochrony należy zdjąć i zutylizować [13].
7. Blok operacyjny
To obszar o najwyższym rygorze sanitarnym z ograniczonym dostępem dla osób upoważnionych. Obowiązują specjalna odzież chirurgiczna, czepki, maseczki i obuwie operacyjne. Kluczowe znaczenie ma przestrzeganie zasad antyseptyki, dezynfekcji oraz ograniczenie ruchu personelu w sali operacyjnej [17–19] i na samym bloku operacyjnym. To miejsce w szpitalu jest niedostępne dla odwiedzających.
Jak robić to prawidłowo?
- Maseczka: zakładaj na czystą twarz, wymień gdy zawilgnie, nie dotykaj przodu.
- Fartuch: zakładaj przed wejściem do sali izolowanej, zdejmuj i wyrzucaj przed wyjściem.
- Ochraniacze: tylko jeśli są wymagane; nie używaj ponownie.
- Okrycia wierzchnie: przechowuj poza strefą pacjenta.
Podsumowanie
- Zostaw okrycie w szatni.
- Umyj i dezynfekuj ręce przed i po wizycie.
- Noś maseczkę przy objawach infekcji.
- Zakładaj fartuch i ochraniacze tylko wtedy, gdy to konieczne.
- Nie odwiedzaj pacjentów, jeśli jesteś chory.
Drobne, codzienne decyzje odwiedzających i pacjentów realnie zmniejszają ryzyko zakażeń i wspierają bezpieczeństwo opieki zdrowotnej. Jeżeli będziesz mieć wątpliwości jak się przygotować do wizyty i prawidłowo to zrobić zawsze zapytaj się personelu medycznego.
Najskuteczniejsze działania to te najprostsze: czyste ręce, zdrowy rozsądek i stosowanie środków ochrony wtedy, gdy są naprawdę potrzebne.
Literatura
- Cassini A, Plachouras D, Eckmanns T, Abu Sin M, Blank H-P, Ducomble T, et al. Burden of Six Healthcare-Associated Infections on European Population Health: Estimating Incidence-Based Disability-Adjusted Life Years through a Population Prevalence-Based Modelling Study. PLoS Med. 2016;13(10):e1002150. doi:10.1371/journal.pmed.1002150.
- Dubberke ER, Olsen MA. Burden of Clostridium difficile on the Healthcare System. Clin Infect Dis. 2012;55(Suppl 2):S88–S92. doi:10.1093/cid/cis335.
- Wilson JA, Loveday HP, Hoffman PN, Pratt RJ. Uniform: an evidence review of the microbiological significance of uniforms and uniform policy in the prevention and control of healthcare-associated infections. Report to the Department of Health (England). J Hosp Infect. 2007;66(4):301–307.
- Treakle AM, Thom KA, Furuno JP, Strauss SM, Harris AD, Perencevich EN. Bacterial contamination of health care workers’ white coats. Am J Infect Control. 2009;37(2):101–105. doi:10.1016/j.ajic.2008.03.009.
- Perry C, Marshall R, Jones E. Bacterial contamination of uniforms. J Hosp Infect. 2001;48(3):238–241. doi:10.1053/jhin.2001.0962.
- Kramer A, Schwebke I, Kampf G. How long do nosocomial pathogens persist on inanimate surfaces? A systematic review. BMC Infect Dis. 2006;6:130. doi:10.1186/1471-2334-6-130.
- Santos AML, Lacerda RA, Graziano KU. Evidence of control and prevention of surgical site infection by shoe covers and private shoe usage: a systematic literature review. Rev Lat Am Enfermagem. 2005;13(1):86–92. PMID: 15761585.
- Ali Z, Qadeer A, Akhtar A. To determine the effect of wearing shoe covers by medical staff and visitors on infection rates, mortality and length of stay in Intensive Care Unit. Pak J Med Sci. 2014;30(2):272–275. PMID: 24772125; PMCID: PMC3998992.
- Kutter JS, Spronken MI, Fraaij PL, Fouchier RAM, Herfst S. Transmission routes of respiratory viruses among humans. Curr Opin Virol. 2018;28:142–151. doi:10.1016/j.coviro.2018.01.001.
- World Health Organization (WHO). Mask use in the context of COVID-19: interim guidance. Geneva: WHO; 1 Dec 2020. (WHO reference: WHO/2019-nCoV/IPC_Masks/2020.5).
- Centers for Disease Control and Prevention (CDC). Interim Infection Prevention and Control Recommendations for Healthcare Personnel During the Coronavirus Disease 2019 (COVID-19) Pandemic. Updated Mar 18, 2024. Atlanta, GA: CDC.
- European Centre for Disease Prevention and Control (ECDC). Considerations for infection prevention and control practices for respiratory viral infections in healthcare settings. Stockholm: ECDC; 6 Feb 2023.
- Siegel JD, Rhinehart E, Jackson M, Chiarello L; Healthcare Infection Control Practices Advisory Committee (HICPAC). Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings (2007). CDC, with updates;
- World Health Organization (WHO). WHO Guidelines on Hand Hygiene in Health Care: First Global Patient Safety Challenge “Clean Care is Safer Care”. Geneva: WHO; 2009. ISBN 978-92-4-159790-6. Dostęp: 19.01.2026.
- Webster J, Pritchard MA. Gowning by attendants and visitors in newborn nurseries for prevention of neonatal morbidity and mortality. Cochrane Database Syst Rev. 2003;(3):CD003670. doi:10.1002/14651858.CD003670.
- NHS England. National infection prevention and control manual (NIPCM) for England: Chapter 1 – Standard infection control precautions (SICPs). NHS England; wersja wdrażana od 2022 (strona rozdziału i dokument bazowy).
- Association of periOperative Registered Nurses (AORN). Guideline for Surgical Attire. In: Guidelines for Perioperative Practice. Denver, CO: AORN;
- World Health Organization (WHO). Global guidelines for the prevention of surgical site infection. 2nd ed. Geneva: WHO; 2018. ISBN 978-92-4-155047-5.
- National Institute for Health and Care Excellence (NICE). Surgical site infections: prevention and treatment (NG125). London: NICE; published 11 Apr 2019; last reviewed 31 May 2023.

